A ovogénese
A ovogénese
- Definições
prévias
- Conceito
- Onde se realiza?
- Função das Hormonas Sexuais
- Comparação
entre Ovogénese e Espermatogénese
- Ovogénese
no ciclo menstrual
- Colnclusões
Conceitp
Meiosis é a divisão celular
onde ocorre a redução cromossómica e se formam
gâmetas.
Gametogénesis
é a formação dos gâmetas por meiose e é
diferente nos homens e mulheres. Nas
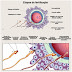
fémias os óvulos se formam nos ovários que são os órgãos reprodutores e denomina-se ovogénesis.
Ovogénesis é o proceso de formação dos óvulos
(gâmetas femininos e tem lugar nos ovários das fémias.
As células germinais diploides geradas por
mitosis, chamadas ovogónias, se localizam nos folículos do ovário, crecem e têm modificações, pelo que recebe o nome de ovocitos primarios. Estes levam a cabo a
primeira divisião meiótica, dando origen a uma célula volumosa (ovocito) secundário que
contem a maior parte do citoplasma original outra célula pequena o primer corpo
polar.
Estas células efectuam a segunda divisão
meiotica; do ovocito secundario se formam outras células: uma grande, que contem
a maior parte de citoplasma original, outra
pequena o segundo corpo polar. Os corpos polares se desintegram rápidamente, na
medidas em que la outra célula se desenvolve para converter-se em um óvulo
maduro haploide.
Algunas investigaçoes recentes têm
considerado que em cada ovario se geram aproximadamente 400 mil óvulos. Se crê
que todos eles já existem no ovario da reciém nascida, apenas permanecem inactivos desde o nacimiento até a
influência das hormonas na pubertade.
Nos seres humanos, o feto feminino já forma
ovogónias, mas retem o proceso de meiosis na etapa do ovocito secundario até
que, a partir da pubertade e por efeitos das hormonas, se desprende um ovocito
em cada ciclo menstrual; a segunda divisão meiótica ocorre depois de efectuar-se
a penetração do espermatozoide. Nos machos, a meiosis inicia quando o individuo
alcança a maturidade sexual.
Dónde
se realiza
As gónadas ou órganos sexuales primarios, são
ovarios na mulher e funcionam como glândulas mixtas na medida em que produzmn
hormonas e gâmetas. Os órganos sexuais secundarios são estructuras que maduram
na pubertade e que são esenciais no cuidado e transporte de gâmetas. As
características sexuais secundarias são destaques que se consideram de atracção
sexual.
Os ovarios são órgãos com forma de amendoa, medindo de 4 a 5 centímetros de
diámetro, situados na parte superior da cavidade pélvica, numa depressão da
parede lateral do abdómen, sustentados por varias ligações. Na região externa
de cada ovário há masas diminutas de células chamadas folículos primários; cada
um destes contém um ovulo imaturo. aproximadamente 20 folículos comieçmn a desenvolver
no princípio do ciclo ovárico de 28 em 28 días; geralmente, apenas um folículo alcança seu desenvolvimento completo
e os deais se degeneram. La principal função dos ovários é pois a ovogénesis, o
desenvolvimento e desprendimiento de um óvulo oo gâmeta feminino haploide. Além
disso, os ovários elaboram várias hormonas esteroidais em diferentes estadios
do ciclo menstrual: los estrógenos e a progesterona.
Durante a vida reproductiva de uma mulher, os
ciclos menstruais se interrompem a medida que ocorre a gravidez.
As actividades do ovario e do útero estam
reguladas pela interacções de diversas hormonas.
Na base do cerebro se localiza a glândula
pituitária, a hipófisis que produz a hormona folículo estimulina(FSH), a qual
tem acção sobre os ovários, estimulando a um ovocito primário para completar a
meiosis I e formar o ovocito secundário. Ao mesmo tempo, a FSH estimula os
ovários a produzir hormona estrógeno, que provocam o engrosamento das paredes
do útero. Estes cambios duram a rededor de dez días.
Ao términar a producção de FSH, aparece a
hormona luteinizante (LH), que produz a ovulação pela rotura do folículo e
libertação do óvulo por volta de día 14 do ciclo menstrual.
A parte onde se desprendeu o folículo se
converte em corpo lúteo, que pela acção da LH e a hormona luteotrópica (LTH)
secretadas pela hipófisis desenvolve acividade glandular produzindo a
progesterona, que mantem o útero devidamente preparado para a gravidez. A LTH
también estimula a producção de leite nas glândulas mamárias despois do parto.
Comparação de
óvulos e espermatozoides.
O ovário:
A sua cobertura externa se chama,
erróneamente, piteélio germinal. Despois há uma túnica albugínea. Logo está o
estroma, onde se desenvolvem os óvulos e uma região central com vasos
sanguíneos, nervos... O folículo terciário está muito cercado. Dentro de ovário
ficam células da granulosa teca.
Em cada ciclo ovárico, o corpo lúteo está formado
por células foliculares, e da teca. Por acção da LH as células que ficavam transformam-
se em poliédricas (células luteínicas)
formam o corpo lúteo.
·
Se não ocorre a fecundação, estas células
degeneram e aparece uma estructura chamada corpus albicans.
·
Se ocorrer a fecundação o corpo lúteo vai
permanecer. Quando o ovo começa a desenvolver-se, há células que produzem gonadotropina
coriónica, que actua sobre o corpo lúteo para que siga produzindo progesterona,
até que se forme a placenta. Então se chama corpo gravídico (em vez de lúteo).
·
Fase da
menstruação: Se produz uma perda de sangre,
por destruição de vasos sanguíneos, perda de células epiteliales e perda do
estrato funcional (parte mais externa do endométrio). O extrato basal sempre se
conserva. Envolvem-se muitos níveis de estrogénios e progesterona que actuam
sobre o hipotálamo para que se liber a hormona estimuladora de gonadotropinas
que provoca a liberação da FSH. Os folículos primários crescem e começam a
produzir estrogénios.
·
Fase preovulatória: desde o final da menstruação até a ovulação.
Também se chama fase proliferativa ou fase folicular. Proliferativa, porque
prolifera o estrato basal e os vasos sanguíneos formando o estrato basal.
Folicular, porque o folículo primário se desenvolve e torna-se secundario.
Aumenta de tamanho e continua produzindo estrogénios. O crescimento chega ao
máximo no momento prévio à ovulação. Logo se produz muita LH, para que se rompa
o folículo.
·
Fase de ovulação: roptura do folículo. Previamente a esta
fase, aumentam os niveis de colagenasa e de uma proteína activadora do
plasminógeno e um aumento na síntese de prostaglandinas. A colagenasa e a
activadora do plasminógeno digerem a matriz exterior do folículo. As
prostaglandinas têm uma dupla função. Provocar contrações na musculatura lisa do
ovário e aumenta a concentração de líquidos no interior do antro folicular.
Aumenta a concentração de água nos capilares da teca interna ao antro. Aumenta a
pressão no antro e se produz uma roptura. Assim que sai oovocito secundário
parado na metáfase meiótica. Fica o corpo lúteo e sintetisa progesterona e
estrógenos.
·
Fase pós ovulatoria: aumenta o grosor do estrato funcional do
endometrio com o fim de que se implante o zigoto caso ocorra a fecundação. Os
estrógenos e progesterona aumentam o crescimiento e irrigação do estrato
funcional (a progesterona sobe mais que o estrógeno). Se se fecunda, o corpo
lúteo se mantém e também se mantém os niveles de progesterona. Caso no, o corpo
lúteo degenera os corpus albicans que não sintetizam estrógenos nem
progesterona, baixando os niveis, levando à destrução do estrato funcional do
endométrio na fase menstrual.
·
No ovário ocorrem uma série de eventos que definitivam levan ao desenvolvimento dos ovocitos. Os
etapas fundamentales destas mudanças são:
·
Fase folicular
(Crecimiento folicular): se refere a evolução do ovocito primário e o
comportamento das células que o acompanham (teca e granulosa).É uma fase de
duração variável que começa com o desenvolvimento de um grupo de folículos por
influência da FSH (Hormona Folículo estimulante) e la LH (Hormona
Luteinizante). Logo, se selecciona um folículo (dominante) que vai madurando e
aumentando de tamanho até o dia da ovulação e que secreta estrógeno.
·
Ovulação: é o evento central do ciclo femenino e corresponde à descarga do
óvulo do folículo maduro. Se produz pelo brusco aumento da hormona luteinizante
(“peak” de LH), que é seguido em um lapso de horas pela roptura da parede
folicular. Neste evento se completa a primeira divisão meiótica.
·
Formación del cuerpo lúteo: tem uma duração
constante de 14±2 días. Depois da ovulação, a estructura folicular que fica no
ovário se reorganiza e se converte numa glândula conhecida como corpo lúteo,
que secreta progesterona, hormona encarregada de preparar o útero para a
eventual gestação. Se entre os 8 à 10 días depoiss da ovulação não aparece algum
sinal de presença embrionária, o corpo lúteo inicia um processo regressivo
autónomo com caída na produção de estrógeno e progesterona, o que gatilla a
menstruação.
Ciclo menstrual
O ciclo menstrual é a sequência mensal de
eventos que prepara o corpo para uma possível grvidez, e comprende duas fases:
·
Fase
proliferativa: caracterizado pelo engrossamento gradual do revestimento uterino
devido ao aumento do nivel de estrógenos.
·
Fase secretora: começa com a ovulação e a progesterona modifica o endométrio, inibindo a
fase proliferativa e preparando-o para aceitar, implantar e nutrir o possívele
embrião.
Conclusão
A gametogénesis consiste na criação de
células reproductoras chamadas espermatozoides e óvulos para os homens e mulheres
respectivamente
A ovogénesis é o processo de formação dos
óvulos a partir de umas células mães chamadas ovogónias, as quais se encontram nos
ovários, estes, são as gónadas femeninas.
Os óvulos, logo depois da sua maduração chegam
até as trompas de falópio, esperando sua fecundação.
Neste processo se activam hormonas, tais como
a hormona latinizante, hormona folículo estimulante, entre outras
Ocorre a partir de uma ovogónia
Na meiosis I nao se divide o material
equitativamente, ficando quase todo o citoplasma numa célula filha.
As mulhers nascem com um número determinado
de óvulos aproximadamente
400 000.
Tema 2: INTRODUÇÃO A
EMBRIOLOGIA HUMANA
Formação de folhetos blastodérmicos
1) Conceito
2) Gâmetas
3) Fecundação
4) Segmentação
5) Mórula
6) Blastocisto
7) Implantação Uterina
8) Disco Germinativo Bilaminar
9) Disco Germinativo Trilaminar
10) Derivados dos Folhetos Blastodérmicos
1. Conceito
A embriología
é o ramo da ciências que estuda os processos embrionários e fetais que conduzem
a correcta formação dos órgãos do ser vivo, assim como o seu funcionamento
adequado.
2. Gámetas - são as
células germintivas masculinas (espermatozoides) e femininas (óvulos), que se
unem no processo de fecundação para originar um novo organismo (zigoto).
3. Fecundação – é a fusão de
gâmetas masculino e femenino para originar um zigoto. Normalmente
acontece no último terso da trompa de falópio: óvulo é
capturado transportado para a trompa por
acção das fimbrias, e impulsionado pelos cilios tubáricos
·
Os
espermatozoides se depositam na vagina (ejaculação). São células móveis, e
assim chegam a trompa. Para fecundar, o espermatozoide deve superar o proceso
de capacitação (dura umas 7h)
Fases da Fecundacição
1) Penetração na coroa radiada: só pode faze-lo o espermatozoide capacitado graças aos
movimientos do espermatozoide, a hialurodniasa acrosómica e enzimas tubáricas.
2) Penetração na zona pelúcida: graças às reações acrossómicas. Nesta fase se produz uma reação zonal que
impede novas penetrações
3) Fusão de membranas (Óvulo- Espermatozoide)
4) Transformação do ovocito : se converte em um óvulo maduro quando entra o
espermatozoide
5) Formación de pronúcleos (masculino e femenino
4. Segmentação
A célula
resultante da fecundação é o zigoto, que dará lugar a u ser completo. Para ele
sofre un proceso de segmentação (dentro da zona pelúcida) que consiste
num conjunto de divisões que dam lugar a um aumento muito rápido do número de
células, denominadas blastómeros
5. Fase de Mórul
O
proceso de segmentação continua, e até ao terceiro dia, se forma a mórula
(12-32 células). As células estam mais compactadas, a membrana pelúcida se
conserva e se podem diferenciar 2 zonas: Masa celular interna (MCI) e Masa
celular externa (MCE).
6. Fase de Blastocisto
Até ao
4º día, a mórula entra na cavidade uterina, penetrando liquido nela forma o blastocisto,
composto por:
·
Blastocele:
cavidade que se forma no blastocisto.
·
A massa
celular interna se translada-se até um
polo e forma o embrioblasto.
·
A massa
celular externa se aplana e forma a parede epitelial do blastocisto, denominada
trofoblasto.
·
A
membrana pelúcida desaparece para começar o proceso de implantação.
7. Implantación uterina
Ocorre
até ao 6º día, no polo embrionario.
O
blastocisto vai evoluíndo e se distinguem as seguintes partes:
8. Disco Germinativo Bilaminar
O DGB
está formado pelas células do epiblasto e as do hipoblasto. Tmbém se forman 2
cavidades: o saco amniótico (no epiblasto) e o saco vitelino (no polo
embrionário)
9. Disco Germinativo Trilaminar
Até a 3ª
Semana de desenvolvimento, começa a formar-se o disco germinativo trilaminar
mediante um proceso de Gastrulação onde são notórios:
-
Línha
primitiva
-
Notocorda
- Embrião
trilaminar: as células do epiblasto que estam à volta da línha primitiva começam a proliferar e emigrar, formando uma capa intermédia entre
as outras dos: o mesodermo embrionario. Também vão substituíndo o
hipoblastoà endodermo;
e o epiblasto à ectodermo